Trastorno de la articulación temporomandibular: síntomas, tratamientos y más
¿Dolor en la mandíbula o chasquidos? Analizaremos el trastorno temporomandibular, sus síntomas, causas y opciones de tratamiento para ayudar a encontrar alivio y recuperar la comodidad.

El trastorno temporomandibular afecta a millones de personas, pero muchas no saben cuál es la causa de su dolor. Aprender acerca de esta afección puede conducir a un diagnóstico más rápido y a un tratamiento más eficaz.
Comprensión del trastorno temporomandibular
El dolor de mandíbula puede afectar significativamente a varios aspectos de la vida diaria, desde comer hasta dormir bien por la noche. Saber lo que ocurre en la articulación de la mandíbula es el primer paso para sentirte mejor.
¿Qué es la articulación temporomandibular (ATM)?
La articulación temporomandibular conecta la mandíbula inferior con el hueso temporal del cráneo y se encuentra justo delante de cada oreja. Esta articulación te permite masticar, hablar, bostezar y tragar. A diferencia de las articulaciones simples, la ATM gira y se desliza a la vez, lo que la convierte en una de las articulaciones más complejas del cuerpo.
Esta articulación se usa más de lo que la mayoría de la gente cree. Se mueve unas 2000 veces al día cuando usted habla, come y hace expresiones faciales. Aunque está diseñado para durar, puede generar problemas debido a su estructura compleja y a su uso constante.
¿Qué es el trastorno de la articulación temporomandibular (TMD)?
El trastorno temporomandibular, también llamado trastorno temporomandibular (TMD), incluye varias afecciones que afectan la articulación de la mandíbula y los músculos circundantes. No se trata de una sola enfermedad, sino de un grupo de problemas que causan dolor y una función mandibular limitada, lo que explica por qué los tratamientos pueden variar tanto. Los síntomas van desde molestias ocasionales hasta dolores que interfieren con las actividades diarias.
Muchas personas dicen incorrectamente «ATM» cuando se refieren al trastorno, pero ATM en realidad se refiere a la articulación en sí misma. El término correcto para esta afección es TMD o trastorno de la ATM.
¿Quién está en mayor riesgo?
Conocer los factores de riesgo ayuda a identificar quién podría beneficiarse de la atención temprana. Si bien no puedes cambiar algunos factores de riesgo, conocer tus riesgos personales puede ayudarte a buscar ayuda antes.
El trastorno temporomandibular afecta a entre el 5 y el 12% de las personas en el Reino Unido, y las mujeres lo padecen con más frecuencia que los hombres. Las mujeres tienen aproximadamente el doble de probabilidades de desarrollar un TMD, especialmente durante sus años reproductivos. La mayoría de los casos se presentan en adultos de entre 20 y 40 años, aunque puede afectar a personas de cualquier edad.
Symptomans of temporomandibular articulations
La detección temprana de los síntomas de la ATM puede mejorar los resultados del tratamiento. Muchos síntomas coinciden con los de otras afecciones, lo que dificulta la identificación de los trastornos de la articulación temporomandibular. Presta atención a los patrones: los síntomas que empeoran con el movimiento de la mandíbula o después de momentos de estrés suelen indicar problemas en la articulación temporomandibular.
Comun symptoms
Los principales síntomas del trastorno de la articulación temporomandibular suelen afectar a la mandíbula y las áreas cercanas. Estos síntomas pueden aparecer y desaparecer, cambiar de intensidad o afectar diferentes lugares en diferentes momentos.
- Dolor o sensibilidad en la mandíbula: Dolor en la articulación de la mandíbula y alrededor de ella, que a veces se extiende a la cara, el cuello o los hombros
- Ruidos de chasquidos, chasquidos o chirridos: Sonidos al abrir o cerrar la boca (afecta al 45-55% de los casos)
- Dificultad para abrir o cerrar la boca por completo: Maw Movement Limited (the normal range is 35-55 mm)
- dolores de cabeza: With tensional cefaleas frequency, with pain in the sienes or the Front (afectan al 70-80% of patients)
- Dolores de oído o dolor de oído: Dolor alrededor de las orejas sin ninguna infección (descrito por el 50% de los pacientes)
- Bloqueo de la mandíbula: La mandíbula puede bloquearse temporalmente en una posición abierta o cerrada
- Dolor al masticar o hablar: Molestia que aumenta con el uso de la mandíbula
Síntomas menos obvios
Estos síntomas adicionales suelen llevar a las personas a consultar a distintos médicos del dentista, lo que retrasa el diagnóstico adecuado de la ATM. Muchos pacientes se sorprenden al saber que estos problemas aparentemente no están relacionados con la función de la mandíbula.
- Mareos o vértigo: Se notifica en el 10-15% de los casos
- Cuello and Shoulders: A menudo se deben a cambios de postura para compensar el dolor mandibular (afecta al 50% de los pacientes)
- Acúfenos (zumbido en los oídos): Debido a la ubicación del cajero automático cerca de las estructuras del oído (entre el 30 y el 40% de los casos)
- Sensibilidad dental: Suele ser el resultado de rechinar o apretar
- Cambios en la muerte: Sensación de que los dientes no encajan correctamente (se notifica en el 25-30% de los casos)
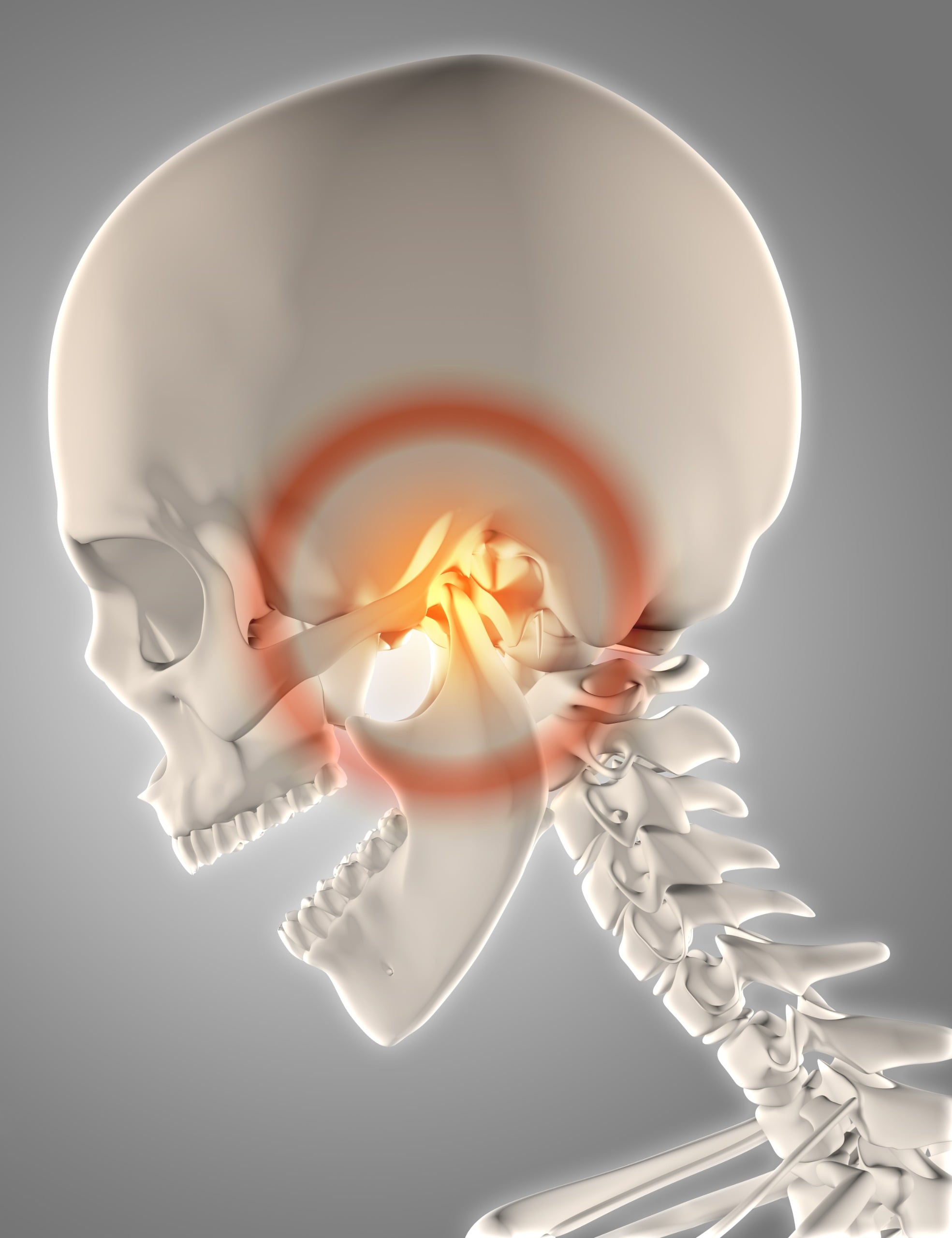
¿Es normal hacer clic en la mandíbula o es un problema?
Los ruidos articulares pueden resultar confusos y muchas personas los sienten sin dolor y se preguntan si deberían preocuparse. Conocer la diferencia entre un chasquido inofensivo y los sonidos problemáticos puede ayudar a decidir cuándo buscar atención.
Los chasquidos ocasionales e indoloros durante los movimientos de la mandíbula ancha son bastante comunes y, a menudo, inofensivos, y afectan al 20-30% de las personas. Sin embargo, los chasquidos se vuelven preocupantes cuando van acompañados de dolor, bloqueo o movimiento limitado. Los chasquidos persistentes o que empeoran deben ser revisados por un odontólogo.
When search help
Saber cuándo consultar a un profesional puede prevenir dolores y complicaciones innecesarios. Si bien las molestias leves pueden desaparecer por sí solas, ciertos signos indican que necesitas una evaluación profesional.
Consulte a un dentista o al médico si los síntomas duran más de una semana, empeoran con el uso de la mandíbula o interfieren con las actividades diarias, como comer o hablar. La atención temprana generalmente conduce a un tratamiento más sencillo y a mejores resultados.
¿Qué especialistas manejan el trastorno temporomandibular?
Los trastornos de la articulación temporomandibular con frecuencia se sitúan entre la atención médica y la dental. Saber qué especialistas tratan estas afecciones ayuda a navegar por el sistema de salud de manera más eficaz, especialmente en el Reino Unido, donde las vías de derivación a veces pueden resultar complejas.
- Dentistas: Principales proveedores de diagnóstico y tratamiento con férulas
- Cirujanos orales: Para casos graves que requieren inyecciones o cirugía
- Médicos ORL: Para descartar afecciones relacionadas con el oído
- Fisioterapeutas: For the TMD treatment related with muscile
- Especialistas en dolor: Para enfoques de tratamiento del dolor crónico

Causas y desencadenantes
Comprender las causas de los trastornos de la articulación temporomandibular ayuda a orientar el tratamiento de manera eficaz. Si bien algunas causas no se pueden evitar (como la genética o ciertas afecciones médicas), muchos de los factores desencadenantes se pueden cambiar o eliminar. Identificar los factores desencadenantes específicos suele ser clave para controlar los síntomas.
Causas principales
Los trastornos de la articulación temporomandibular rara vez tienen una sola causa; la mayoría de los casos son el resultado de varios factores que crean condiciones para la disfunción. Esto explica por qué el tratamiento a menudo necesita abordar varios aspectos a la vez.
- Problemas articulares y musculares:
- Desplazamiento del disco: El disco de amortiguación se mueve fuera de su posición
- Artritis: Osteoartritis o artritis reumatoide que afecta a la articulación temporomandibular
- Espasmos musculares: Uso excesivo o tensión en los músculos de la mandíbula
- Lesión o trauma:
- Traumatismo directo por accidentes o impactos
- Microtraumatismos causados por hábitos como masticar chicle en exceso o morderse las uñas
- Factores conductuales y de estilo de vida:
- Bruxismo: Rechinar o apretar los dientes, a menudo relacionado con el estrés
- Mala postura: La postura de la cabeza hacia adelante aumenta la tensión en los músculos del cuello y la mandíbula
- Hábitos alimentarios: Masticar alimentos duros o masticar chicle en exceso
¿El estrés o la ansiedad pueden empeorarlo?
Sí, el estrés y la ansiedad tienen un impacto significativo en el trastorno temporomandibular. Provocan que la mandíbula se apriete o rechine inconscientemente, lo que aumenta la tensión muscular y la distensión articular. El estrés crónico empeora la sensibilidad al dolor, creando un ciclo en el que el dolor de la articulación temporomandibular provoca más estrés, lo que a su vez empeora los síntomas de la articulación temporomandibular.
El entorno actual de alto estrés hace que esta conexión sea particularmente relevante para los residentes de Londres que equilibran los trabajos exigentes, los desplazamientos y la ajetreada vida social.
¿Por qué la mala postura está relacionada con problemas de articulación temporomandibular?
El aumento del trabajo de escritorio y el uso de dispositivos móviles ha provocado una mala postura generalizada, lo que afecta a la salud de la mandíbula.
La mala postura, especialmente la postura de la cabeza hacia adelante, que es común en los trabajadores de escritorio, está relacionada con problemas de articulación temporomandibular. Cuando la cabeza se inclina hacia adelante, se tensan los músculos del cuello y la mandíbula, lo que altera el funcionamiento de la articulación temporomandibular. Según estudios realizados en el Reino Unido, la mejora de la ergonomía en el lugar de trabajo reduce los síntomas de la ATM en un 30% en los trabajadores de oficina.
¿Pueden los problemas dentales contribuir al trastorno de la articulación temporomandibular?
La relación entre los problemas dentales y los trastornos de la articulación temporomandibular se ha discutido durante décadas. Las investigaciones actuales muestran que la conexión es más compleja de lo que se pensaba.
Los problemas dentales, como los dientes desalineados o los trabajos dentales recientes, pueden contribuir al trastorno de la articulación temporomandibular, aunque las pruebas son contradictorias. Un estudio reciente del Reino Unido descubrió que el 20% de los pacientes de ortodoncia presentaban síntomas del TMD. Sin embargo, corregir por sí solo la alineación de la mordida rara vez resuelve por completo la TMD y, en ocasiones, una intervención dental innecesaria puede agravar los síntomas.
Diagnóstico
Obtener un diagnóstico preciso es fundamental para un tratamiento eficaz. Los trastornos de la articulación temporomandibular pueden ser complejos y, a veces, requieren la colaboración de varios proveedores de atención médica. Las técnicas modernas de diagnóstico han mejorado en los últimos años, lo que permite elaborar planes de tratamiento más específicos y eficaces.
¿Cómo se diagnostica el trastorno temporomandibular?
El diagnóstico de los trastornos de la articulación temporomandibular requiere un enfoque metódico que combine la evaluación clínica con el historial del paciente. Dado que no existe una prueba única que confirme la distrofia muscular temporomandibular, el diagnóstico a menudo implica descartar otras afecciones y, al mismo tiempo, obtener una imagen completa de los síntomas y del funcionamiento de la mandíbula.
Por lo general, el diagnóstico implica:
- Historial médico: Preguntas sobre los síntomas, cuándo comenzaron, qué los desencadena y los factores relacionados con el estilo de vida
- Examen físico:
- Palpar la articulación temporomandibular y los músculos faciales para detectar sensibilidad
- Medir qué tan lejos se puede mover la mandíbula
- Escuchar los sonidos de las articulaciones
- Verificar la alineación de la mordida
- Imágenes (si es necesario):
- Radiografías: para detectar problemas óseos o artritis
- Resonancia magnética: para ver los tejidos blandos, como el disco articular
- Tomografías computarizadas: para un análisis detallado de la estructura ósea
¿Los síntomas de la ATM pueden parecerse a los de otras afecciones?
Sí, el trastorno temporomandibular con frecuencia se diagnostica erróneamente porque sus síntomas coinciden con los siguientes:
- Infecciones del oído (dolor o presión en el oído)
- Migrañas o cefaleas tensionales
- Problemas sinusales (dolor facial)
- Neuralgia del trigémino
- Problemas dentales como abscesos
Esta superposición de síntomas puede retrasar el diagnóstico y el tratamiento adecuados.
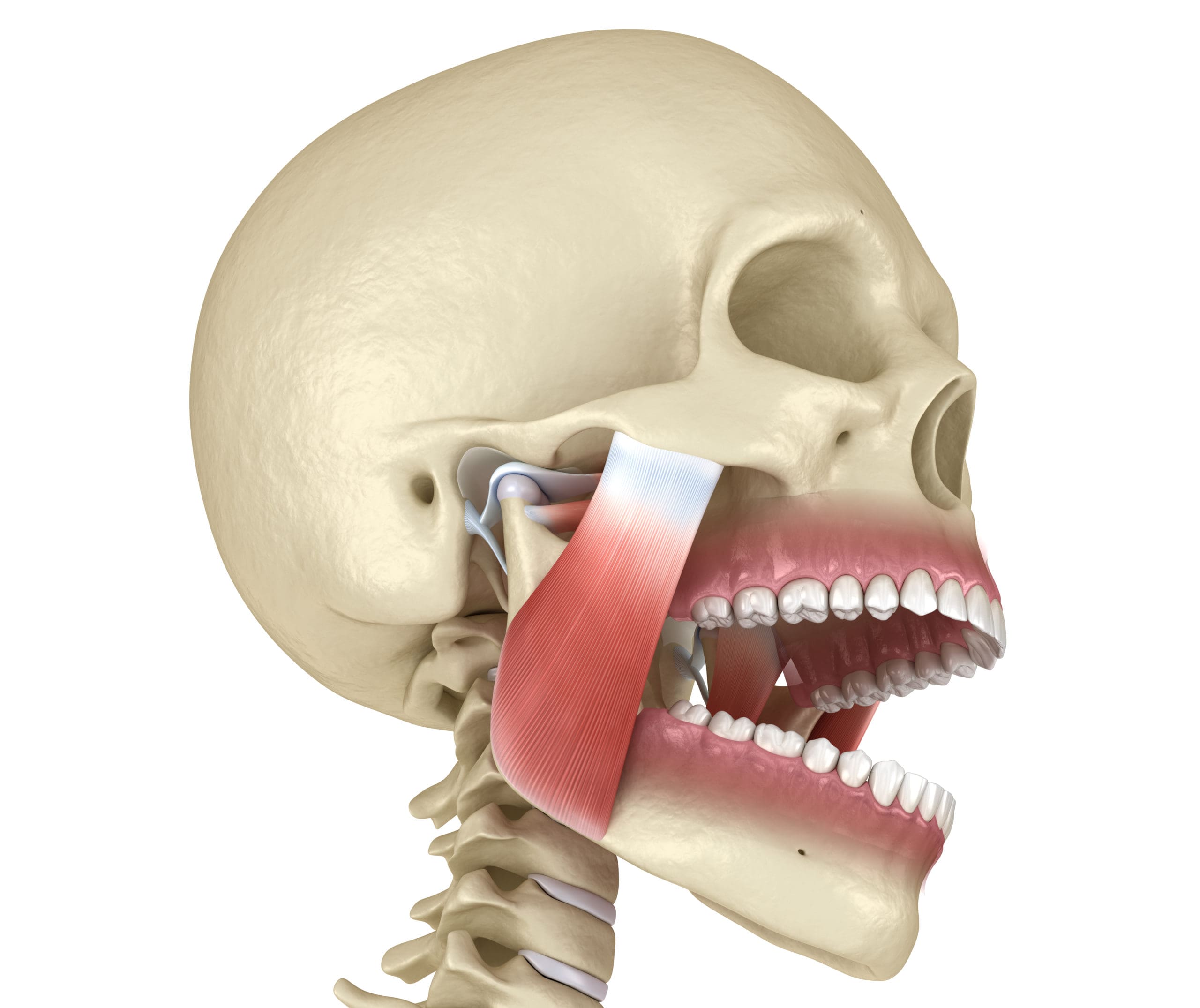
Tratamiento y manejo
La buena noticia sobre los trastornos de la articulación temporomandibular es que los tratamientos simples suelen ser eficaces. Los enfoques de tratamiento han cambiado en los últimos años, pasando de los procedimientos invasivos a enfoques más holísticos que abordan las causas subyacentes. La mayoría de los pacientes pueden encontrar alivio sin cirugía.
Remedios caseros
El cuidado personal constituye la base del tratamiento de la ATM, con medidas simples que a menudo proporcionan un alivio sustancial. Estos enfoques son eficaces como medidas iniciales o para tratar los casos leves sin tratamiento profesional.
- Terapia de hielo/calor: Hielo para una nueva inflamación (primeras 48 horas), calor para relajar los músculos
- Alimentos blandos: Cambiar temporalmente a yogur, sopa o alimentos blandos para reducir la tensión en la mandíbula
- Ejercicios para la mandíbula: Estiramientos suaves para mejorar la movilidad y fortalecer los músculos
- Técnicas de relajación: Ejercicios de atención plena, meditación o respiración para reducir los apretones relacionados con el estrés
Tratamientos médicos
Cuando el cuidado personal no es suficiente, los tratamientos profesionales ofrecen opciones adicionales. El cuidado de la articulación temporomandibular suele comenzar con intervenciones mínimas antes de considerar tratamientos más complejos, lo que permite a la mayoría de los pacientes encontrar alivio sin necesidad de procedimientos avanzados.
- Medicamentos:
- Analgésicos de venta libre (AINE) para el dolor y la inflamación
- Relajantes musculares para espasmos intensos (uso a corto plazo)
- Intervenciones dentales:
- Férulas oclusales/protectores bucales: Dispositivos personalizados para reducir el rechinamiento y estabilizar la mandíbula
- Ajustes dentales: Corregir la desalineación de las mordidas (aunque las pruebas son limitadas)
- Fisioterapia:
- Ejercicios de mandíbula para mejorar la movilidad y fortalecer los músculos
- Terapia manual dirigida a los músculos del cuello y la mandíbula
- Técnicas como la ecografía o la TENS para aliviar el dolor
- Tratamientos avanzados:
- Inyecciones de bótox para relajar los músculos hiperactivos de la mandíbula (50-70% de eficacia en los estudios)
- Artrocentesis: irrigación articular para casos graves
¿Los protectores contra mordeduras y los protectores nocturnos realmente ayudan?
Sí, los protectores contra mordeduras o los protectores nocturnos ayudan al 60 al 70% de los pacientes con TMD con dolor muscular o rechinamiento. Los protectores personalizados de los dentistas reducen el apretamiento, protegen los dientes y estabilizan la articulación de la mandíbula. Funcionan mejor cuando se combinan con otras terapias, como el control del estrés o la fisioterapia.
¿La cirugía es común o es un último recurso?
La cirugía es definitivamente el último recurso, que se utiliza en menos del 5% de los casos para el TMD grave que no responde. Las opciones quirúrgicas incluyen la artrocentesis, la artroscopia o la cirugía de articulación abierta, pero conllevan el riesgo de dañar los nervios o dejar cicatrices. Las directrices actuales favorecen los tratamientos conservadores debido a que ofrecen mejores resultados y menores riesgos.
¿El trastorno de la articulación temporomandibular es permanente o puede desaparecer?
El curso natural de los trastornos de la ATM varía considerablemente entre los individuos. Comprender los patrones típicos ayuda a los pacientes a tomar decisiones informadas sobre el tratamiento y a mantener expectativas realistas sobre la recuperación.
Muchos casos leves se resuelven en 1 o 2 semanas con medidas de cuidado personal. Hasta un 40% de los casos mejoran por sí solos sin intervención. Sin embargo, los casos crónicos pueden persistir durante meses o años, especialmente si no se trata el rechinamiento o la artritis, por lo que es necesario un tratamiento continuo.
¿Puede empeorar si no se trata?
El TMD no tratado puede empeorar potencialmente y provocar:
- Dolor crónico o sensibilización central
- Daño articular permanente (erosión del cartílago)
- Angustia psicológica (ansiedad, depresión)
- Progresión desde el clic hasta el bloqueo o el movimiento limitado
¿Está vinculado a otras afecciones?
Los trastornos de la articulación temporomandibular con frecuencia no existen de forma aislada, sino que están relacionados con otros problemas de salud. La comprensión de estas relaciones puede conducir a enfoques de tratamiento más integrales que aborden los factores subyacentes y no solo los síntomas.
El trastorno de la articulación temporomandibular se asocia con:
- Artritis (artrosis o artritis reumatoide)
- Síndromes de dolor crónico (fibromialgia, fatiga crónica)
- Afecciones psicológicas (ansiedad, depresión)
- Trastornos del sueño
- Trastornos de cefalea
Preguntas frecuentes sobre el trastorno de la articulación temporomandibular
Estas preguntas frecuentes resaltan áreas de confusión acerca de los trastornos de la articulación temporomandibular. Entender estos conceptos básicos puede ayudarte a abordar la prevención y el tratamiento de manera más eficaz.
¿Cuál es la diferencia entre TMJ y TMD?
La ATM se refiere a la articulación temporomandibular en sí, mientras que la ATM o el trastorno de la ATM se refieren a las afecciones que afectan a esta articulación y a los músculos circundantes.
¿Los niños pueden desarrollar un trastorno temporomandibular?
Sí, aunque con menos frecuencia que los adultos. Los niños pueden desarrollar un trastorno temporomandibular debido a hábitos como el rechinar de dientes, las lesiones en la mandíbula o los problemas de ortodoncia. Los síntomas en los niños suelen ser más leves.
¿El trastorno temporomandibular es hereditario?
Parece que hay algún componente genético. Los estudios muestran que el TMD tiende a ser hereditario, lo que sugiere que los factores genéticos pueden influir en la susceptibilidad.
Conclusión
El trastorno temporomandibular puede afectar significativamente la calidad de vida, pero la mayoría de los casos responden bien a un tratamiento simple. Comprender los síntomas y buscar atención oportuna son pasos clave para aliviarlos. Si tienes dolor en la mandíbula, dolores de cabeza o alguno de los síntomas mencionados en este artículo, programa una cita con nuestra clínica para recibir una evaluación adecuada y recomendaciones de tratamiento personalizadas.